医薬品による胎児への影響は、
多くの女性が不安を抱く関心事かと思います。
今回は、薬剤と胎児への催奇形性について掲載します。
“ 今、この薬を使っていいのだろうか ”
という不安をお持ちの方は、参考にしていただければ幸いです。
ただし、ヒト胎児への影響はデータも少なく、
また説明が非常に難しい事柄です。
一概には言い切れない部分、説明が難しい部分がありますので、薬剤の使用については、最終的には担当医師とよく相談し
ご検討下さい。
本来は処方した医師が判断すべきではありますが・・・
『 この薬を使ってよいか処方された医師から、産婦人科で聞くように言われました。』
こんな質問を患者さんからされることが少なくありません。
法律的に、薬剤処方に際して診療報酬を得る処方医師には、
患者さんの性別、年齢、体重、臓器の状態を加味して、処方する内容を検討する義務、責任があります。 そのため、妊娠したらそれにあわせて薬を調整する義務が処方医師にはあります。
しかし、妊娠と薬の影響に関してはよくわからないから、と安易に責任を放棄してしまう
医師がいるわけです。
産婦人科医は、妊娠と薬の知識はありますが、逆に他科で処方される薬には疎いです。
また、薬を使う危険性は説明できたとしても、最終的に薬を使うべきかは病状によりますので、
薬使用の可否判断は処方医師にしかできないことです。
勿論、妊娠前・妊娠後に分けて、丁寧に処方内容・注意点をしっかり指導してくれる医師も沢山いると思います。
ただし、そうではない担当医にあたってしまった場合は、自分と胎児を守れるよう、
リスクを管理できるように、ご自身もある程度は知識をつけた方がよいと考えます。
妊娠と薬について不安になっている方にとって、今回の記事が少しでも参考になれば幸いです。
妊娠中の薬剤使用は “有益性投与” が基本となります。
ほとんどの薬で、100%安全と断定することはできませんので、
薬を使うことのメリット(母体の健康)と、デメリット(胎児への危険性)を天秤にかけて、
メリットが上回る場合、つまり有益性が勝る場合に、使うことが推奨となります。
この判断は、ご本人の価値観によっても変化するため、薬剤使用については
胎児への影響を理解し、悩んで決めてもらうことになります。
薬と赤ちゃんへ影響
そもそも、出産時に確認できる形態的先天異常の頻度は3~5%とされていて、
その原因は様々であるものの、
医薬品使用が原因と考えられる先天異常はほとんどないとされています。
赤ちゃんの事を気遣うあまり、自身が必要な薬剤を遠ざけすぎ、
母体の体調が不良になればそれは胎児への悪影響にもつながりかねません。
薬剤使用は、利益と不利益を天秤にかけて検討すべきです。
利益は、薬使用による病気・症状の改善です。
不利益(リスク・危険性) については、後述するので理解を深めていきましょう。
不利益の危険性、つまり薬使用によるの胎児への影響は、
①妊娠週数
②薬剤内容、量
により決定されます。
それぞれについて解説をしていきます。
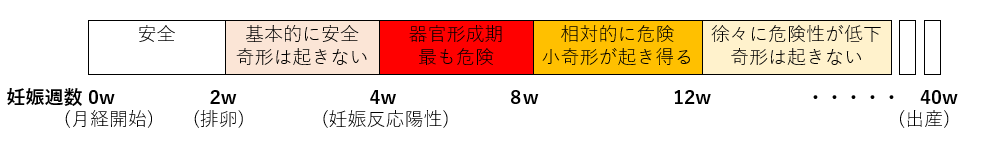
薬と妊娠週数との関係 (危険性な時期を把握すべし)
妊娠の時期により危険性は大きく変化します。
まずはどの時期に注意が必要なのか、そもそも妊娠週数はどのように決まってくるのかについて説明していきます。
妊娠週数の算出方法が知りたい人はこちらへ
不妊治療中の方は、
人工授精日、採卵日 = 妊娠2週0日
胚移植日 (胚盤胞) = 妊娠2週5日 を起点に現在の妊娠週数を知りましょう。
〇 妊娠0週~3週末 (安全性高い)
妊娠週数の算出の基本として、排卵日を妊娠2週0日と設定するため、
妊娠2週末には受精卵の着床が起こります。
月経開始から妊娠3週末までの時期は、母体からの栄養供給は受けておらず、
胎児側が保持している栄養で育っていきます。
そのため、薬剤使用の胎児影響はかなり低い時期と考えられ、
基本的には催奇形性の危険性はほぼないと考えられる時期です。
特殊な例ですが、体内に長時間蓄積される薬剤で、催奇形性を持つ薬剤のみ注意が必要です。
(例:エトレチナート(角化症治療薬)、リバビリン(C型肝炎薬))
月経開始から人工授精や胚移植当日までは、 特殊な例(長時間蓄積する薬剤)を除き
薬使用について心配する必要はありません。
休薬して体調が悪くなるくらいならしっかりと薬を使った方がよい時期ともいえるでしょう。
〇 妊娠4週~7週末 = 器官形成期 (危険性最も高い)
妊娠反応検査が陽性となり、細胞の塊から徐々に大きくなり、ヒトの形が作られてくる時期です。
胎児の主要器官が形成される時期になります。
そのため医薬品に対する影響が強く、最も危険性が高い時期と考えられます。
妊娠4週0日は次の月経開始予定日でもあるので、
そろそろ生理かなという時期、 月経がちょっと遅れてまだこないな
という時期こそ、妊娠が成立していた場合は特に注意が必要な時期となります。
次の生理がくるかなという時期からは、余計な薬は使わない方が良い!
〇 妊娠8週~12週末 (危険性高め)
胎児は数cmの大きさまで育っていきます。
主要な器官形成はすでに終わっていますが、口、性器などの形成が続いています。
大きな奇形は発生しづらいですが、小さな奇形は起こりえる時期といえます。
器官形成期の次に注意が必要な時期といえます。
〇 妊娠13週~出産まで (危険性低め、ただ分娩直前は注意)
器官形成は終わり、形態異常は起こさないと考えられる時期です。
しかし、胎児の機能異常を起こす可能性がある薬剤はありますので、
注意は必要といえるでしょう。
※基本的には器官形成が終わって妊娠週数が過ぎた方が安全性は高くなるわけですが、
逆に妊娠後期に使うことが推奨されない薬も稀にあります。
代表的な薬として、解熱鎮痛剤(インドメタシン、ジクロフェナクナトリウムなど)、抗精神病薬(ハロペリドールなど)、降圧薬(ACE-1、ARBなど)があげられます。
