・卵巣機能とは、卵巣に残存する卵胞数の事である。
・加齢とともに卵巣機能は低下するが、低下速度は個人差があり、注意が必要である。
・卵巣機能測定には、採血によるAMH値測定、超音波検査による卵胞数チェックが有用。
・卵巣機能低下が判明した場合は、積極的に妊娠へのアプローチを行うべきである。
妊娠率に対して強く影響を及ぼす因子として、①加齢、②卵巣機能(卵巣予備能)低下があります。
①加齢により、卵子が老化し、排卵に至る卵子の染色体異常発生率が上昇してしまうことで、
妊娠率低下につながります。
これはつまり女性年齢によって規定されます。
②卵巣機能は、卵巣内に残っている卵子数(原始卵胞数)のことで、
一定数以下まで少なくなると閉経に至ってしまい、
現代の医学では不妊治療を行う事自体が難しくなります。
この卵巣機能において、a 加齢により徐々に低下していくこと、 b 個人差が大きい、 ことがわかっています。
卵巣機能は個人差が大きいため、若い年代でも早めに低下しまう場合は、
不妊治療が難航してしまったり、
もっとひどいと閉経状態になってしまい不妊治療を断念せざるを得ないことがある、
などの問題が起こることがあります。
卵巣機能(卵巣予備能) とは
配偶子である卵子は、卵巣の原始卵胞内に存在し、毎日30~40個の原子卵胞が卵子成熟、排卵に向けて発育を開始し、その過程で残存する原始卵胞数は年齢とともに減っていきます。
いわゆる卵巣機能(卵巣予備能)とは、卵巣内に残された原始卵胞の数により規定されます。
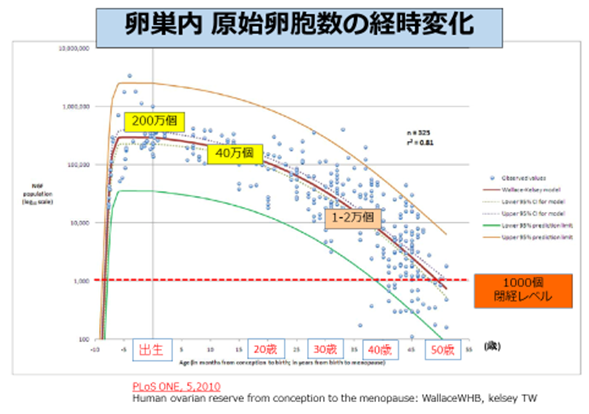
卵巣機能の一般的な推移を下図に示します。
出生時には数十万個ある卵巣内原始卵胞は、50歳ころには1000個程度まで減ってしまい、
そのことになると卵胞発育が止まり、閉経を迎えます。 (下図:PLoS ONE より引用)
閉経状態まで卵巣機能が低下してしまうと、排卵できない=妊娠が不可能な状態となります。
卵巣機能の低下速度は個人差がかなり強く、人によっては早く卵巣機能が下がることがあり、臨床的に問題となります。
平均的には50歳ころで閉経するわけですが、
100人に1人は40歳になる前に、1000人に1人は30歳前に閉経を迎えてしまうと報告されています。
現在は晩婚化により妊活する年代が一昔前よりも遅くなっているため、卵巣機能低下により不妊治療が難渋するケースが増えています。
下図説明:縦軸は原始卵胞数 横軸は胎生期から産後の年齢を表しています。
赤ラインが中央値であり着目していただくと、母親の胎内で、女児の卵巣では原始卵胞数がどんどん増えていきます。その数は200万個ほどまで到達します。
出生前からその数は徐々に低下し、初潮をむかえることには数十万個まで減ります。
30歳台には数万個まで低下し、50歳ころには非常に少ないレベル(約千個)に達すると
閉経となります。
問題となるのは緑のラインのように、原始卵胞数が増え方が弱かったり、もしくは低下速度が速い方が一定するいるということです。40歳前には卵巣機能が閉経レベルに至ってしまう方がいます。
卵巣機能(卵巣予備能) を測定する方法
卵巣機能が低下していることに早めに気付くことができれば、手段を講じることができるため、
卵巣機能を評価することは若年女性にとって非常に大切になります。
卵巣機能(卵巣予備能) を推定評価する方法として、下記の3つがあげられます。
① AMH(抗ミュラー管ホルモン) の採血測定
② 胞状卵胞数 の超音波検査による測定
③ 女性ホルモン の採血測定
① AMH測定
簡便で希望時に測定できて、信頼性もある程度高い検査になります。
結果は数値で他覚的に評価できるので(医師の技量に左右されない)、
非常に有用な検査です。
② 胞状卵胞数測定 (AFC)
超音波検査にて、卵巣内にみえる胞状卵胞数をカウントすることで卵巣機能(原始卵胞数)
を推定評価することができます。
AFCが多い=卵巣機能が高い / AFCが少ない=卵巣機能が低い
AMHと同様に信頼性の高い検査ではありますが、超音波検査を行う医師の技量に大きく左右されます。
不妊治療専門施設でも正確に計測できていない医師も少なくないように感じますので、
信頼できる医師の計測結果のみを参考にするとよいでしょう。
③ 女性ホルモン測定
ある程度卵巣機能が低下した後に、女性ホルモンのバランスが崩れてきます。
ただ卵巣機能評価の観点でいうと、かなり低い状態にならないと変化がみられないため、
この方法では鋭敏に評価することは難しい背景があります。
測定意義はありますが、有用性は高くはないと考えます。
結論としては、
卵巣機能を鋭敏に評価する方法は、①AMH、②胞状卵胞数測定がありますが、
もっとも利用しやすいのは ①AMH という事になります。
AMH (抗ミュラー管ホルモン)
卵巣機能(卵巣予備能)の評価法として、
簡便で最も信頼できる方法は、血液中のAMH(抗ミュラー管ホルモン)測定になります。
卵胞は下図 (若年乳がん患者における妊孕性温存の可能性について 杉下陽堂・鈴木直著 より抜粋) のように、
原始卵胞 →前胞状卵胞 →胞状卵胞 →成熟卵胞 →排卵 というサイクルを形成します。
AMHは、前胞状卵胞や胞状卵胞から分泌されるホルモンで、卵巣内に残っている原始卵胞数と相関するとされています。
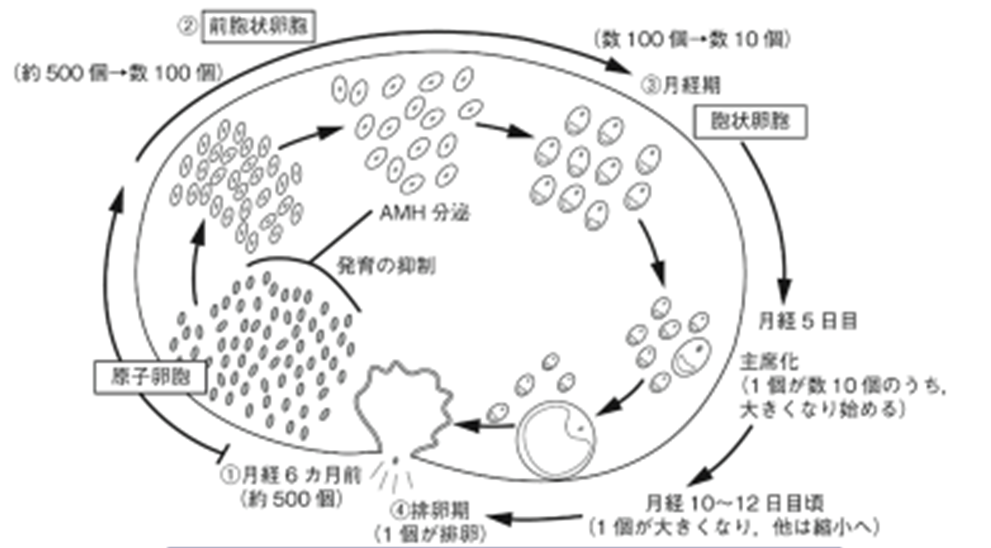
AMHにより卵巣機能が評価できるロジック :
卵巣機能が良い=卵巣内に残存原始卵胞数が多い=育つ胞状卵胞数も多い=AMHも多く分泌される、この理論からAMHにより卵巣機能推定が可能となります。
逆に、
卵巣機能低下=卵巣内に残存卵胞数が少なくなってきている=胞状卵胞数も少なくなる=分泌されるAMHも低くなる。
この様に、AMH値から卵巣機能(残存卵胞数)を推測することができるわけです。
現在妊娠を目指している、もしくは後々に妊娠をしたいという場合は、
卵巣機能を一度チェックすることをお勧めします。
・月経周期には左右されません。 どのタイミングでも測定が可能です。
・検査における相関性が低いため、20歳未満の方にはお勧めできません。
AMHと年齢との相関表
女性年齢と血中AMHの相関表になります。 (JISART:日本生殖医療標準化機関調べ)
ご自身のAMH値が、年齢平均と比較して高いのか、もしくは低いのかの把握にご利用下さい。

AMH値から勧められる不妊治療の方針
AMHはあくまでも卵巣機能の推定検査の一つなので、
この結果のみで方針を決めることはありません。
担当医師とよく相談のうえ、方針をきめていただくべきかと思いますが、
目安として簡単な表を作りましたので参考にして下さい。
卵巣機能以外に、女性年齢、その他の因子によっても方針は変わりますし、
希望する挙児数によっても治療を急ぐかが大きく変化しますので、
表の内容を鵜呑みにはしないよう注意して下さい。
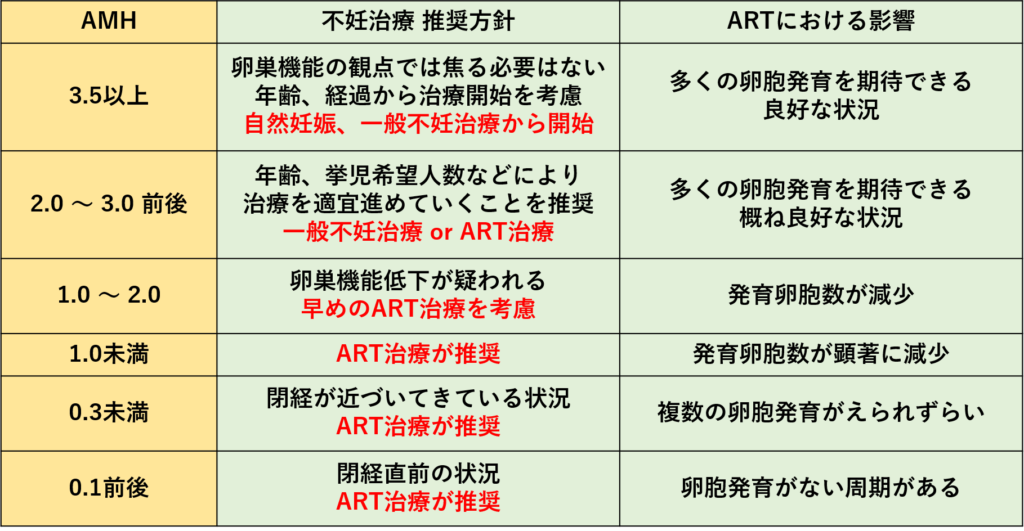
20歳台の方でも、卵巣機能(AMH)低下が顕著である場合も、一定数みられます。
そういった場合は、早めに専門施設で相談をしましょう。
逆に、AMHが高くても(卵巣機能が良好と推測)、年齢が高ければ治療を急いで行った方がよいのは変わりません。
卵巣機能低下を起こす要因とは
卵巣機能が低下する原因となる事象としては、下記のようなことが考えられます。
① 抗がん剤、放射線治療などのがん治療
② 卵巣腫瘍の手術
③ その他 (過度な酸化ストレス、染色体異常等、原因不明)
① がん治療
どの臓器のがんであったとしても、プラチナ製剤に代表される卵巣毒性がある抗がん剤を使用することで、その種類、容量に依存して卵巣機能は低下します。
また、放射線治療を要する場合、特に卵巣近傍に照射しなければならない際には、その照射部位、照射線量に応じて卵巣機能は低下することが知られています。
これらのがん治療は当然必要な事ではあるので致し方ないことであると思われますが、
卵巣機能が低下することは把握しておくことは重要です。
現代では、卵巣機能低下が顕著に起こると予想される治療を行う際には、妊孕性温存治療という方法が選択肢としてあります。これは、治療の前に卵子を採取しておくことなどが挙げられます。
詳細は、がん生殖医療を行っている施設での相談が必要となります。
②卵巣腫瘍の手術
腹腔鏡などで行われることが多いですが、卵巣から卵巣腫瘍の部分を核出する手術も卵巣機能が低下することが確認されています。
これは、腫瘍を核出するさいにはどうしても正常卵巣組織にも損傷を起こしてしまう点、
また核出した後の卵巣内では一時的に原始卵胞の消費速度が上がってしまうことなどにより
卵巣機能が低下してしまうと考えられています。
③その他
上記以外で明らかに分かっていることは、頻度は低いですがターナー症候群に代表されるX染色体に関わる一部の染色体異常でも、卵巣機能が低いことが確認されています。
他にも、まだ研究としては進んでおらず断定はできませんが、
過剰な活性酸素(ROS)の産生による酸化ストレスも卵巣機能低下を起こす可能性があると報告が出始めています。活性酸素(ROS)は生体にある程度は必要なものですが、過剰になると酸化ストレスとなって、卵巣内では卵胞発育阻害、卵胞閉鎖を引き起こすことが報告されています。
(Gougeon A. Endocr Rev, 1996)
これら卵巣機能低下に関与する項目の中で唯一、酸化ストレスを軽減することは、
普段の生活習慣や、別項で説明している強い抗酸化作用をもつPQQなどのサプリメントの使用により対策することが可能なので、必要な工程を行うことが推奨されます。
